Santé mentale, addcition, dépression
Sport et santé mentale : ce que la science permet réellement d’affirmer (prévention, traitement, limites et zones grises)
Il est souvent 19 ou 20 heures quand la question surgit.
Chez un patient, chez un sportif, parfois chez un collègue.
La journée a été lourde, l’énergie mentale basse, l’envie absente.
Et la même interrogation revient : est-ce que bouger peut réellement aider la santé mentale ?
La réponse scientifique existe.
Mais elle ne tient pas en une phrase, ni en un slogan, ni en une injonction à “aller courir”.
Elle s’est construite au fil de grandes cohortes, d’essais cliniques, de méta-analyses, avec leurs forces… et leurs limites.
Cet article rassemble l’état actuel des connaissances sur :
la prévention de la dépression par l’activité physique,
le traitement,
la place spécifique de la course à pied,
et la question souvent mal comprise de la dépendance à l’exercice.
Prévention de la dépression : des données populationnelles robustes
Les preuves les plus solides proviennent de grandes cohortes prospectives, regroupées dans des méta-analyses récentes portant sur plusieurs centaines de milliers de participants, suivis parfois sur 5 à 10 ans.
Ces travaux montrent de façon cohérente que les personnes physiquement actives présentent un risque réduit de dépression par rapport aux personnes inactives.
Ordres de grandeur
Comparativement aux individus les plus sédentaires, les individus actifs présentent une réduction relative du risque de dépression comprise entre 15 et 25 %.
Cette association persiste après ajustement sur l’âge, le sexe, le statut socio-économique, les comorbidités somatiques et les antécédents psychiatriques.
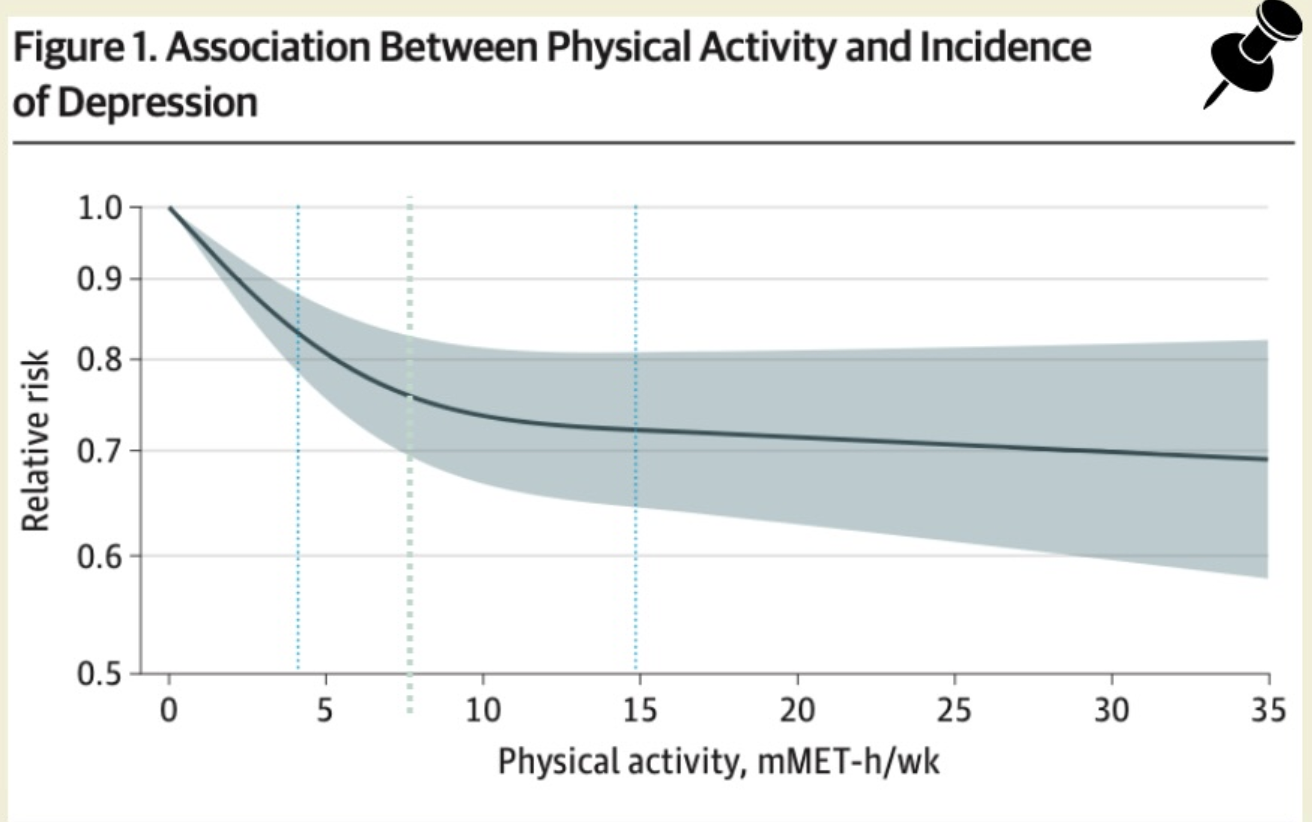
Une relation non linéaire
Un point central, souvent mal compris : l’effet n’est pas proportionnel à la quantité d’activité.
Les analyses dose–réponse montrent que :
un volume équivalent à ≈ 60–75 minutes d’activité physique modérée par semaine est déjà associé à une réduction du risque d’environ 18 % par rapport à l’inactivité,
atteindre les recommandations actuelles (≈ 150 min/semaine) est associé à une réduction proche de 25 %,
au-delà, la courbe s’aplatit.
👉 Une petite quantité d’activité apporte déjà une grande partie du bénéfice préventif.
Impact populationnel
Certaines analyses estiment que si les adultes les moins actifs atteignaient simplement les recommandations actuelles, ≈ 11 à 12 % des cas de dépression pourraient théoriquement être évités à l’échelle populationnelle.
Il s’agit d’un raisonnement populationnel, pas d’une promesse individuelle.
Pas quotidiens, marche, activité modérée : chaque mouvement compte
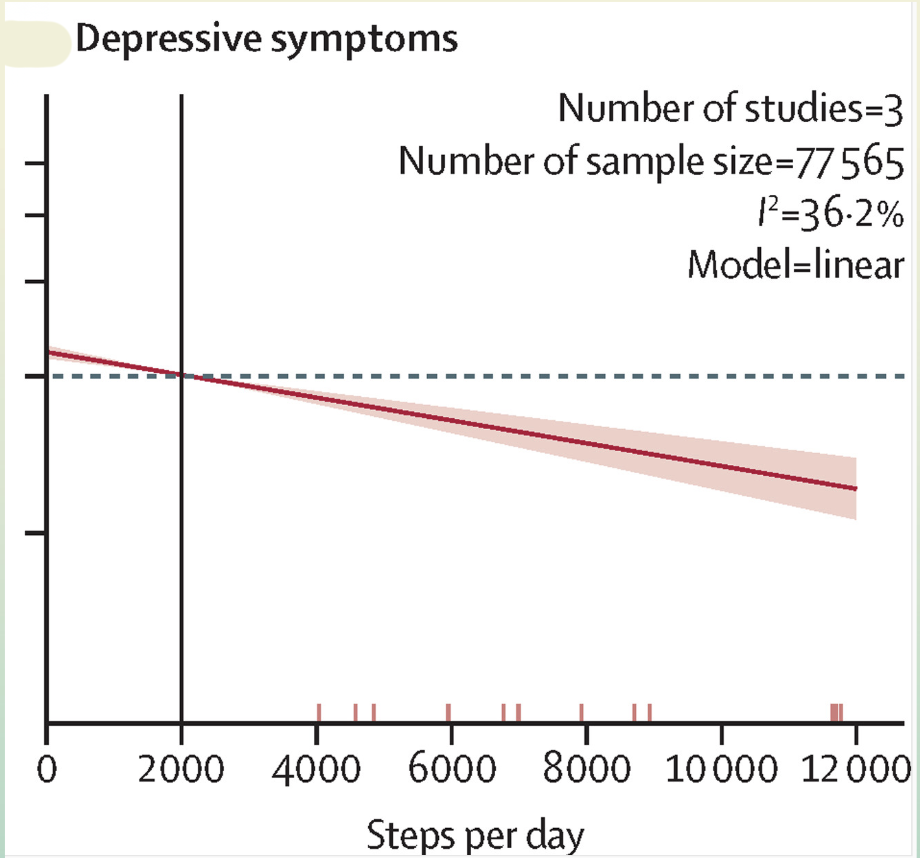
Les études récentes portant sur le nombre de pas quotidiens confirment cette logique de seuil bas.
On observe :
une relation quasi linéaire entre l’augmentation du nombre de pas et la diminution du risque de symptômes dépressifs,
sans seuil “magique” clairement identifié.
Passer de très peu de pas à un peu plus est déjà associé à un bénéfice mesurable.
Chaque augmentation supplémentaire contribue à la réduction du risque.
👉 Chaque pas ne soigne pas une dépression, mais chaque pas compte en prévention.
Certaines études expérimentales montrent également qu’un exercice bref “10 à 15 minutes” peut améliorer transitoirement l’humeur.
Il s’agit d’un effet aigu, immédiat, qui ne doit pas être confondu avec un effet antidépresseur clinique.
NOTES : chez certains sujets déprimés, un rebond négatif à distance de l’effort a même été observé, soulignant l’importance de la progressivité et de l’éducation.
Et la course à pied ? La scoping review d’Oswald en 2020 montrait qu’il y avait mois de symptômes dépressifs chez les coureurs récréatifs réguliers comparés aux personnes inactives
Comme je le dis souvent « la prévention de la dépression commence par le mouvement quotidien »
L’exercice comme traitement de la dépression : un effet réel et mesurable
Lorsqu’on quitte le champ de la prévention pour celui du traitement, le niveau d’exigence scientifique change.
Les essais randomisés contrôlés et leurs méta-analyses montrent que l’exercice entraîne une réduction significative des symptômes dépressifs, avec des tailles d’effet standardisées (SMD) généralement comprises entre :
–0,4 et –0,6, ce qui correspond à un effet modéré. (L’effet est considéré comme fort si G>0,8 / ici le signe « - » montre la diminution des symptomes
Ces effets sont observés :
chez des adultes présentant des symptômes dépressifs légers à modérés,
dans des contextes cliniques variés,
avec des modalités d’exercice différentes.
Quels formats d’intervention ?
Les protocoles les plus fréquemment retrouvés dans les essais efficaces reposent sur :
3 séances par semaine,
30 à 45 minutes par séance,
une intensité modérée,
sur des durées de 8 à 16 semaines.
Il est fondamental de comprendre que ce schéma reflète surtout les contraintes méthodologiques des essais cliniques, et non une “posologie universelle”.
Rôle de l’intensité
Les méta-régressions suggèrent que :
des intensités modérées à élevées sont associées aux effets les plus importants,
à condition qu’elles soient bien tolérées et compatibles avec l’adhérence.
N’oubliez pas la progressivité et la Quatification du Stress Mécanique (LCDC) : ne commencez pas d’emblée avec des exercices intenses.
Place clinique selon la sévérité de la dépression
Les données disponibles convergent vers une distinction claire :
Dépressions légères à modérées
→ l’exercice peut constituer une option thérapeutique, parfois seul, mais le plus souvent intégré à une prise en charge globale.
Dépressions sévères
→ l’exercice agit comme adjuvant, sans jamais se substituer aux traitements validés.
Plusieurs essais montrent que l’ajout d’un programme d’activité physique à un traitement standard (antidépresseurs ± psychothérapie) permet une réduction supplémentaire des symptômes par rapport au traitement seul.
👉 En revanche :
aucune donnée robuste ne permet d’affirmer que l’exercice accélère la rémission (même si j’en suis persuadé)
aucune preuve solide ne permet de le considérer comme un outil autonome de prévention du suicide (les études sont rares et de faible valeur)
Les études évaluent essentiellement des scores symptomatiques à court ou moyen terme, et non la durée totale de la maladie.
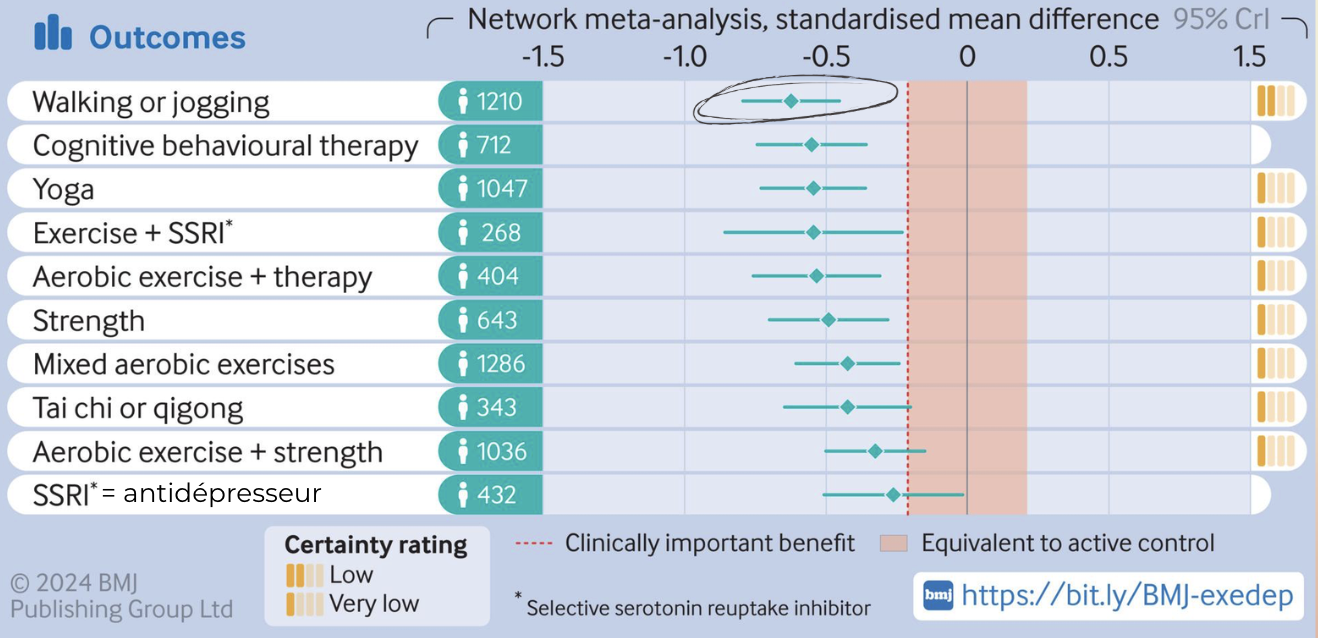
Marche et course à pied : ce que l’on peut dire… et ce que l’on ne peut pas
La marche et la course à pied apparaissent fréquemment dans les analyses comparatives.
Certaines méta-analyses suggèrent que ces modalités figurent parmi celles associées à des effets moyens favorables, mais :
les comparaisons sont indirectes,
les niveaux de preuve sont faibles à très faibles,
les études sont hétérogènes.
Il faut faire attention à ce qui est véhiculé sur les réseaux sociaux qui récupèrent souvent ce tableau.
Concernant spécifiquement la course à pied
Les données dédiées sont rares.
La course est rarement étudiée comme modalité isolée.
Il n’est pas possible de hiérarchiser ni de grader précisément son effet par rapport aux autres activités physiques.
👉 Malgré ces limites, la course à pied peut s’inscrire :
dans la prévention,
et comme adjuvant thérapeutique,
au même titre que les autres activités physiques, lorsqu’elle est adaptée, choisie et accompagnée.
Comme souvent en santé mentale :
Ce n’est pas l’outil qui soigne, mais la manière dont il est intégré chez la personne.
Quand le sport devient un symptôme : dépendance à l’exercice
La littérature décrit une dépendance à l’exercice, conceptualisée comme une addiction comportementale, caractérisée par :
une perte de contrôle, (pour moi c’est la notion la plus importante)
la poursuite de la pratique malgré des conséquences négatives.
Cette entité :
n’est pas reconnue comme diagnostic autonome dans le DSM-5 (la bible mondiale en ce qui concerne les pathologies psychiatriques)
PrévalenceLes études rapportent :
≈ 3 à 5 % chez les sportifs,
jusqu’à 10–12 % dans certains groupes spécifiques,
selon les questionnaires utilisés, sans diagnostic psychiatrique formel.
Il faut bien noter que les chiffres qu’on retrouvent varient énormément, uniquement à cause de l’outil utilisé (questionnaires)
Chez les coureurs :
une sur-représentation dans les scores de risque est observée,
sans preuve que la course à pied soit intrinsèquement plus addictive que les autres sports d’endurance.
Les associations les plus fréquentes concernent :
l’anxiété,
les troubles du comportement alimentaire,
le perfectionnisme,
la rigidité cognitive.
NOTE : il est essentiel de distinguer cette dépendance comportementale de la bigorexie, qui correspond à une dysmorphie musculaire relevant des troubles de l’image corporelle.
Fil conducteur : nuance, individualisation, accompagnement
À l’échelle populationnelle, l’activité physique est un levier majeur de santé mentale.
Chez une minorité de personnes vulnérables, elle peut devenir un symptôme.
Reconnaître cette dualité :
ne remet pas en cause les bénéfices du sport,
permet de mieux prévenir,
mieux prescrire,
mieux accompagner.
En santé mentale, il n’existe pas de solution unique.
Plus les approches sont adaptées, combinées et individualisées, plus les chances d’aider durablement les patients augmentent.
Take-home message
L’activité physique réduit le risque de dépression, améliore les symptômes lorsqu’elle est intégrée au traitement, mais ne constitue ni une solution unique ni universelle.
La course à pied peut en faire partie, comme outil de prévention ou adjuvant thérapeutique, à condition d’être adaptée, choisie et intégrée dans une prise en charge globale et individualisée.
Bibliographie (sélection structurante)
Schuch FB et al. Exercise as a treatment for depression: a meta-analysis. JAMA Psychiatry
Pearce M et al. Association between physical activity and risk of depression. JAMA Psychiatry
Noetel M et al. Effect of exercise on depression: network meta-analysis. BMJ
Heissel A et al. Exercise as medicine for depressive symptoms. Sports Medicine
Dishman RK et al. Physical activity and mental health. Am J Prev Med
Teychenne M et al. Physical activity and depression prevention. Sports Medicine
Szabo A et al. Exercise addiction: a systematic review. Frontiers in Psychology
Lichtenstein MB et al. Exercise addiction in endurance sports. Current Addiction Reports
Weinstein A et al. Mood responses and exercise withdrawal. J Affect Disord
Morris M et al. Psychological effects of running withdrawal. Psychol Med