Inégalité de Longueur de Membre Inférieur
Inégalité de longueur des membres inférieurs (ILMI) : mesurer, interpréter, corriger ?
L’inégalité de longueur des membres inférieurs (ILMI) est un sujet ancien, passionnel, et souvent mal compris.
On l’évoque dans les lombalgies, les douleurs de genou, les tendinopathies d’Achille, les fractures de stress, les déséquilibres pelviens, les scolioses fonctionnelles, et bien sûr dans la course à pied.
Mais une question simple reste rarement posée :
Une différence mesurée en millimètres est-elle forcément un problème clinique ?
Cet article a pour objectif de faire un état des lieux rigoureux de la littérature scientifique actuelle, en distinguant :
ce qui est démontré
ce qui est probable
ce qui relève de l’hypothèse
ce qui relève du dogme
Ce que disent les données épidémiologiques
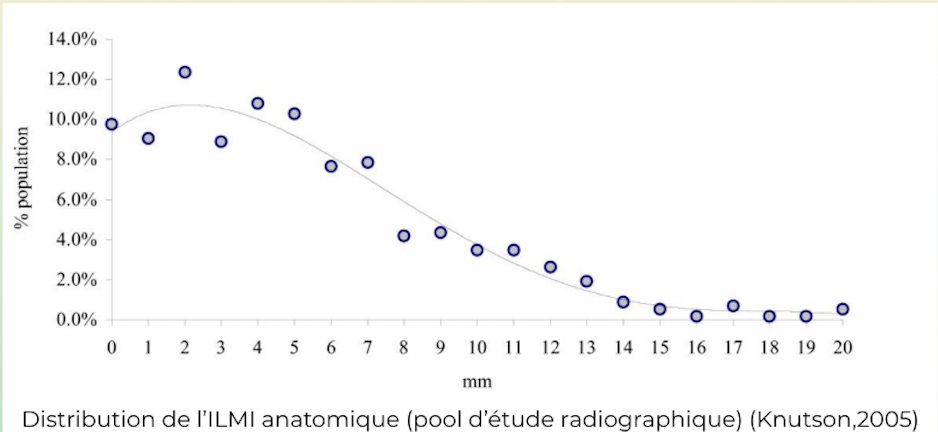
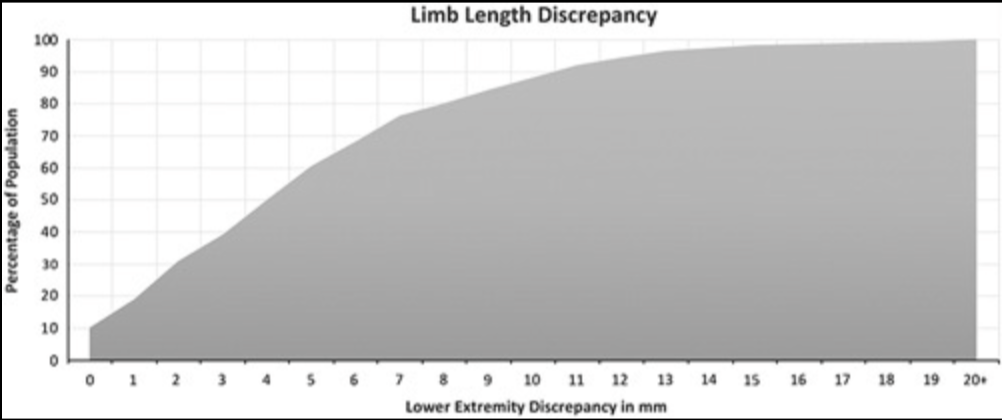
Les études radiographiques en charge montrent :
≈ 90 % des individus présentent une ILMI anatomique mesurable
Moyenne ≈ 5,2 mm
≥ 10 mm : 15–20 % de la population
≥ 20 mm : rare
≥ 30 mm : exceptionnel en dehors de contexte chirurgical ou traumatique
(Knutson 2005 ; Friberg 1983 ; Guichet 1991)
Cela signifie que la variabilité est physiologique.
La question n’est donc pas “y a-t-il une différence ?”
Mais : à partir de quand devient-elle cliniquement pertinente ?
Anatomique vs fonctionnelle : distinction essentielle
ILMI anatomique = différence osseuse réelle (fémur / tibia).
ILMI fonctionnelle = différence liée à la posture, aux tissus mous, au bassin.
En charge, les deux interagissent.
Un bassin oblique ne signifie pas forcément qu’une jambe est plus courte.
Et inversement.
Les études montrent que l’obliquité pelvienne est fréquente, mais qu’elle n’est pas un marqueur robuste de lombalgie chronique à elle seule..
(Soukka 1991 ; Levangie 1999)
STATISTIQUE vs CLINIQUE
Une association statistiquement significative (p < 0,05) ne signifie pas forcément un effet important en clinique.
Dans l’ILMI, les tailles d’effet sont souvent modestes ou incertaines (intervalles de confiance larges), et l’ILMI n’explique qu’une partie du risque global : la décision doit rester centrée sur les symptômes et le contexte.
Comment mesurer une inégalité de longueur des membres inférieurs ?
La question de la mesure est centrale.
Une ILMI mal mesurée peut conduire à une décision inadaptée.
Il faut distinguer :
dépistage clinique
quantification anatomique précise
analyse fonctionnelle dynamique
Mesure clinique : outil de dépistage
Le mètre ruban (EIAS → malléole médiale)
Technique simple, largement utilisée.
La méthode la plus utilisée en cabinet reste la mesure en décubitus dorsal au mètre ruban.
Deux distances sont classiquement décrites :
EIAS → malléole médiale (méthode “structurale”)
Ombilic → malléole médiale (méthode “fonctionnelle”)
La littérature montre que ces deux méthodes ne mesurent pas la même chose.
Limites :
difficulté de palpation des repères osseux
influence des tissus mous
asymétrie rotationnelle du bassin
erreurs inter-observateur
Fiabilité :
ICC inter-observateur élevé dans certaines études (≈ 0,92) (EIAS)
mais validité inférieure à l’imagerie
limites d’accord larges
(Beattie 1990 ; Jamaluddin 2011 ; Alfuth 2021)
Ainsi
En dessous de 10 mm, la marge d’erreur est du même ordre que la différence mesurée.
La mesure clinique doit être répétée, comparée, contextualisée.
Une décision thérapeutique définitive ne devrait pas reposer uniquement sur un mètre ruban.
Conclusion :
Outil de tri, pas de quantification définitive.
Le “block test” (test des cales)
Le patient est debout en charge.
On place progressivement des cales sous le pied le plus court présumé jusqu’à horizontalisation des crêtes iliaques.
Avantages :
mesure en charge
intègre compensations globales
bonne fiabilité intra- et inter-observateur
ICC rapportés :
intra ≈ 0,98
inter ≈ 0,91
validité modérée vs radiographie (≈ 0,76)
(Hanada 2001 ; Alfuth 2021)
C’est aujourd’hui le meilleur outil clinique de dépistage.
Mais : le block test estime une hauteur fonctionnelle en charge (influencée par posture/compensations) et ne mesure pas exclusivement la longueur osseuse. Une discordance block test / imagerie est possible.
Imagerie : standard pour quantifier l’anatomique
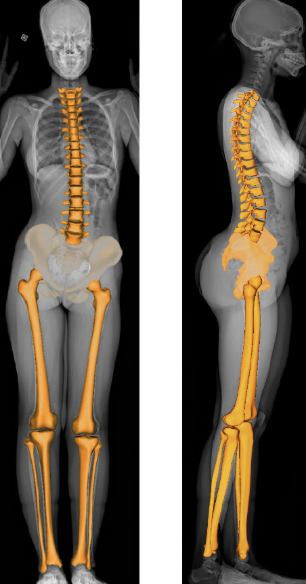
Radiographie plein membre debout en charge
EOS
En pratique en France, EOS est privilégiée quand disponible (dose plus faible), mais la télémétrie plein membre debout reste largement utilisée
Avantages de l’EOS:
mesure en charge
faible irradiation comparée aux radiographies conventionnelles
excellente reproductibilité
Corrélation élevée avec les techniques historiques de référence (scanogramme).
(Sabharwal 2006 ; Alfuth 2021)
C’est la méthode de référence pour quantifier une ILMI anatomique.
La télémétrie classique (radiographie plein membre debout)
Avant la diffusion du système EOS, la télémétrie plein membre debout en charge était la méthode standard pour évaluer une inégalité de longueur des membres inférieurs.
Elle reste aujourd’hui très répandue en France.
Principe
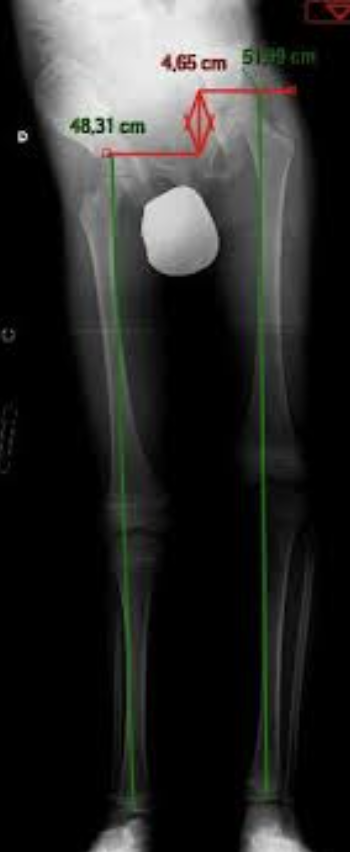
Radiographie antéro-postérieure (AP) des deux membres inférieurs
Patient debout, en charge bipodale
Mesure de la distance entre repères osseux (tête fémorale → interligne tibio-talienne ou malléole)
Elle permet d’évaluer :
longueur fémorale
longueur tibiale
ILMI totale
alignement frontal (axe mécanique)
Précision et validité
Les études comparant la télémétrie debout au scanogramme (méthode CT de référence historique) montrent :
corrélation élevée (r ≈ 0,96)
reproductibilité excellente
différence moyenne entre méthodes ≈ 5 mm
limites d’accord pouvant atteindre ± 10–15 mm chez certains individus
(Sabharwal 2006 ; Cleveland 1988)
Cela signifie :
La télémétrie est fiable pour détecter des différences cliniquement pertinentes (≥ 10–15 mm),
mais peut manquer de précision pour des écarts très faibles.
Limites
Effet de grossissement radiographique
Influence des rotations pelviennes
Projection 2D d’une structure tridimensionnelle
Irradiation plus élevée que l’EOS moderne
Scanogramme
Technique historique utilisant des coupes scanner.
Très reproductible (ICC > 0,97)
Mais plus irradiant.
Peu utilisé en pratique courante en France aujourd’hui.
Mesures dynamiques : marche et course
Analyse 3D et plateformes de force :
montrent des adaptations cinématiques
détectent asymétries de charge
utiles en recherche
Mais :
pas validées pour diagnostiquer une ILMI anatomique
grande variabilité interindividuelle
pas de seuil clinique validé
(Kaufman 1996 ; Walsh 2000)
Plateformes baropodométriques
Mesurent :
pression plantaire
centre de pression (CoP)
asymétrie de charge statique
Elles évaluent la répartition des appuis.
Elles ne mesurent pas la longueur osseuse.
Aucune donnée robuste ne valide leur utilisation isolée pour diagnostiquer une ILMI anatomique.
Ce que montre la littérature méthodologique
Revue systématique récente :
Les méthodes cliniques sont utiles pour le dépistage,
mais l’imagerie en charge reste supérieure pour la précision millimétrique.
(Alfuth 2021)
Conclusion méthodologique forte :
Mesure clinique = orientation.
Mesure radiographique en charge = quantification.
À partir de quand est-ce cliniquement significatif ?
C’est la question centrale.
Données population générale :
< 10 mm : aucune association robuste avec douleur, souvent du même ordre que l’erreur de mesure clinique
10–20 mm : données contradictoires
20 mm : adaptations biomécaniques plus probables ; symptômes variables
(Knutson 2005 ; Vogt & Rödl 2020)
Lombalgie
Plusieurs grandes études n’ont pas retrouvé d’association robuste entre ILMI < 15–20 mm et lombalgie chronique.
(Soukka 1991 ; Yrjönen 1992)
Friberg (1983) montrait une association statistique dès 5 mm, mais :
population militaire
charges répétitives importantes
données discutées par des études ultérieures
Globalement, la littérature ne permet pas d’affirmer qu’une ILMI modérée cause une lombalgie chronique chez l’adulte. Les résultats sont hétérogènes et, lorsqu’il existe un signal, il reste souvent modeste ou contextuel.
Gonarthrose
C’est ici que les données sont les plus solides.
Une ILMI ≥ 1 cm est associée à un risque plus élevé de gonarthrose dans de grandes cohortes, avec un effet surtout décrit du côté de la jambe la plus courte. (Harvey 2010)
L’ILMI reste un facteur parmi d’autres (poids, activité, génétique,…).
Coxarthrose
Les données sont moins consistantes que pour le genou. Un signal est surtout rapporté pour des ILMI plus importantes (≈ ≥ 2 cm), avec une incertitude statistique parfois élevée. (Golightly 2007)
Tendinopathies (SBIT, Achille, Moyen fessier etc..)
Les données disponibles sont insuffisantes pour conclure à un rôle causal indépendant de l’ILMI dans les tendinopathies (Achille, TFL/ITBS, moyen fessier, etc.).
Course à pied : que sait-on vraiment ?
Les données prospectives chez les coureurs sont limitées. Une cohorte prospective chez lycéens (N = 393) a mesuré l’ILMI au mètre ruban (EIAS–malléole médiale) et n’a pas retrouvé d’association avec les blessures globales. Un signal isolé a été observé chez les garçons : ILMI > 1,5 cm associée aux blessures de jambe (aOR 7,47 ; IC95% 1,5–36,9), avec une incertitude importante liée au faible nombre de sujets dans les catégories d’ILMI élevées (Rauh 2018)
Les revues systématiques sur les blessures du coureur concluent : "preuves limitées pour les facteurs biomécaniques isolés
(van der Worp 2015 ; Correia 2024)
Aucun essai randomisé n’a démontré qu’une correction prévient les blessures en course.
Correction : ce que l’on sait et ce que l’on ne sait pas
Aucune étude randomisé ne valide :
les règles empiriques de ‘50 %’ ou ‘1/3’
un seuil universel de correction
un effet préventif sur blessure
Les approches progressives relèvent du pragmatisme clinique :
incertitude métrologique
compensations installées dans le temps
risque de sur-correction
(Vogt & Rödl 2020)
Les synthèses sur les talonnettes concluent :
bénéfice possible sur certains tableaux douloureux
qualité de preuve faible à modérée
Quand rechercher une ILMI ?
Chez l’adulte sans antécédent chirurgical , traumatique ou infectieuse dans l’enfance :
Recherche indiquée si :
boiterie persistante
douleur unilatérale récurrente cohérente sans autre explication
fracture de stress inexpliquée
suspicion clinique argumentée
Pas en dépistage systématique.
Quand ne pas rechercher une ILMI ?
Adulte asymptomatique sans plainte latéralisée persistante
Lombalgie non spécifique non latéralisée, sans boiterie
Différence < 10 mm isolée au mètre ruban (ordre de grandeur de l’erreur de mesure)
Douleurs bilatérales symétriques (faible plausibilité d’un facteur asymétrique dominant)
Message clinique
On ne corrige pas une mesure.
On traite un patient.
Une ILMI :
fréquente
souvent faible
impact clinique inconstant en dessous de 1–1,5 cm
sans preuve de prévention des blessures par correction systématique
CONCLUSION
L’ILMI est un paramètre biométrique.
Elle devient un problème uniquement si elle s’inscrit dans un tableau clinique cohérent.
La correction doit rester :
progressive
réversible
guidée par la réponse clinique
jamais automatique
En course à pied, la gestion de la charge et la progressivité d’entraînement ont un niveau de preuve bien supérieur à toute correction millimétrique.
Limites : hétérogénéité des méthodes de mesure et absence d’essais randomisés sur la prévention des blessures par correction.
QUESTIONS FRÉQUENTES
“J’ai six mm de différence, dois-je corriger ?”
Les données montrent qu’une ILMI moyenne dans la population est d’environ 5 mm.
En dessous de 1 cm, aucune association robuste avec douleur n’est démontrée.
La correction systématique n’est pas appuyée scientifiquement.
“Si je corrige, est-ce que je vais me déséquilibrer ?”
La correction peut modifier les contraintes articulaires.
C’est pourquoi toute correction doit être :
progressive
réversible
réévaluée
“L’ILMI explique-t-elle mes tendinites ?”
Il n’existe pas de preuve robuste qu’une ILMI modérée cause des tendinopathies isolées chez l’adulte.
“Est-ce que je dois faire une radio EOS ?”
L’imagerie en charge est le standard pour quantifier précisément une ILMI anatomique.
Mais l’imagerie n’est justifiée que si une décision thérapeutique est envisagée.
Bibliographie détaillée
Harvey WF, Yang M, Cooke TDV, et al. Association of leg-length inequality with knee osteoarthritis. Ann Intern Med. 2010;152:287–295.
Golightly YM, Allen KD, Helmick CG, et al. Relationship of limb length inequality to radiographic knee and hip osteoarthritis. Osteoarthritis Cartilage. 2007;15:824–829.
Rauh MJ, Macera CA, Trone DW, et al. Leg-length inequality and risk of injury in high school cross-country runners. Am J Sports Med. 2010;38:129–134.
Alfuth M, Fichter P, Knicker A. Leg length discrepancy: validity and reliability review. PLoS One. 2021;16:e0261457.
Vogt B, Rödl R. Leg length discrepancy—treatment indications and strategies. Dtsch Arztebl Int. 2020;117:405–411.
Rauh MJ. Leg-length inequality and running-related injury among high school runners. Int J Sports Phys Ther. 2018;13(4):643–651
Correia CK, Machado JM, Dominski FH, de Castro MP, Fontana HdeB, Ruschel C. Risk factors for running-related injuries: An umbrella systematic review. J Sport Health Sci. 2024;13(6):793–804. doi:10.1016/j.jshs.2024.04.011.
van der Worp MP, et al. Risk factors for running-related injuries: systematic review. Br J Sports Med. 2015;49:1170–1175.
Correia P, et al. Biomechanical risk factors for running-related injuries. Sports Med. 2024.
Knutson GA. Anatomical and functional leg-length inequality. Chiropr Osteopat. 2005;13:11.
Walsh M, Connolly P, Jenkinson A, O’Brien T. Leg length discrepancy and compensatory changes. Gait Posture. 2000;12:156–161.
Kaufman KR, Miller LS, Sutherland DH. Gait asymmetry in limb-length discrepancy. J Pediatr Orthop. 1996;16:144–150.
Soukka A, et al. Leg-length inequality and low-back pain. Spine. 1991;16:429–431.
Yrjönen T, et al. Leg-length inequality and low-back pain follow-up. J Spinal Disord. 1992;5:443–447.
Friberg O. Clinical symptoms and biomechanics in leg length inequality. Spine. 1983;8:643–651.
White SC, Gilchrist LA, Wilk BE. Asymmetric limb loading with leg-length differences. Clin Orthop Relat Res. 2004;421:287–292.